Az arthrosis olyan betegség, amelyet az ízület fokozatos pusztulása jellemez a szövetek degeneratív változásainak kialakulása miatt. A WHO szerint a bolygó minden tizedik lakója szembesül ezzel a problémával. 50 év után a betegség kialakulásának kockázata körülbelül 30%, 70 éves korára pedig eléri a 80-90% -ot.
Általános információ
Az arthrosis krónikus, hosszú távú folyamat, amely nemcsak az ízületeket érinti. A fejlődés során a distrofiás és degeneratív változások a segédberendezést is érintik. Ennek során a betegnek a porc és a csontszövet, az ízület kapszulája és a periartikuláris bursa, valamint a velük érintkező izmok, szalagok és szubkután szövetek gyulladásával kell szembenéznie.
A lokalizációtól függetlenül a kóros folyamat egyetlen sémát követ. Először is, a szövet vastagságában megbomlik az egyensúly a porc növekedési és pusztulási folyamatai között, és az egyensúly a dystrophia és a fordított fejlődés (degeneráció) javára tolódik el. Ekkor a porc mikrostruktúrájában a szem számára észrevehetetlen változások következnek be, amelyek elvékonyodásához és repedéséhez vezetnek.
A betegség előrehaladtával az ízület elveszíti rugalmasságát és sűrűbbé válik. Ez csökkenti a felszívódási képességét, a szövetkárosodás mértéke a mozgás közbeni rezgés és mikrotraumák miatt folyamatosan növekszik. A porcos réteg elvékonyodása provokálja a csontszerkezetek aktív növekedését, ennek eredményeként tüskék és kiemelkedések jelennek meg az ízület sima felületén - osteoarthritis alakul ki. A mozgások korlátozottabbá és fájdalmasabbá válnak. Az érintett területet körülvevő izmok görcsei kialakulnak, súlyosbítják a fájdalmat és deformálják a végtagot.
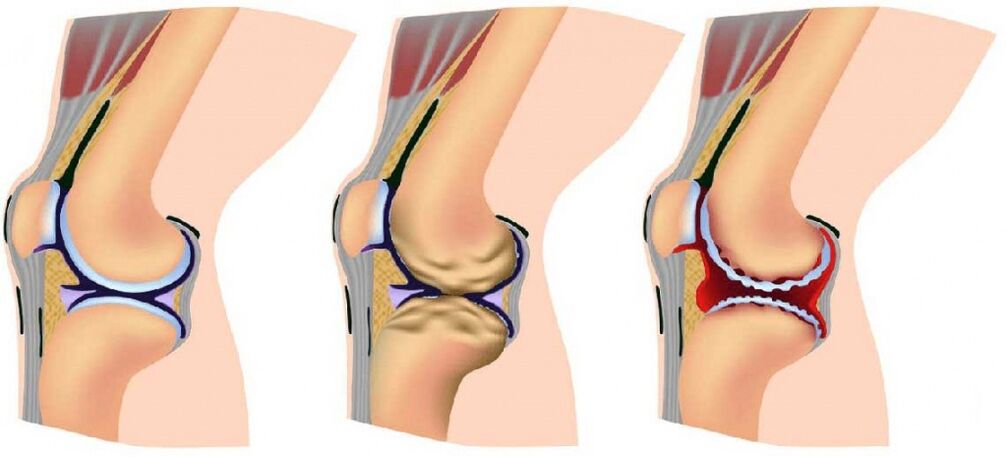
A betegség szakaszai
Az ízületek artrózisa fokozatosan fejlődik, és a folyamat során három egymást követő szakasz van, amelyek meghatározzák a betegség súlyosságát:
- 1. szakasz: a röntgen vagy az ultrahang nem észleli a patológiát, azonban a megsemmisítési folyamatok már megkezdődtek; az ízületi folyadék összetétele megváltozik, ennek eredményeként a szövetek kevesebb tápanyagot kapnak és érzékenyebbek lesznek; az érintett terület megnövekedett stressz gyulladást (ízületi gyulladást) és fájdalmat okoz;
- A 2. stádiumot a porcszövet aktív pusztulása jellemzi, és az ízületi terület szélei (a felületek közötti érintkezési terület) mentén a csont tüskék és növekedések jelennek meg; ebben az időben a fájdalmak szokásossá válnak, és a gyulladásos folyamatok vagy erősebbek, vagy gyengébbek; Az ízülethez kapcsolódó izmok görcseit periodikusan megjegyzik;
- 3. szakasz: a pusztulás területei a porc szinte teljes felületét érintik, az ízületi terület deformálódik, az érintett végtag eltér a tengelyétől; a mozgástartomány csökken, a szalagok pedig gyengülnek és rövidek lesznek.
Egyes szakértők az arthrosis kialakulásának IV. Szakaszát is azonosítják. Az ízület szinte teljes mozdulatlansága jellemzi.
Nézetek
A betegség okától függően megkülönböztetik az elsődleges és a másodlagos artrózist. Az első esetben a patológia függetlenül merül fel a hajlamosító tényezők komplex hatásának hátterében. A másodlagos forma más betegségek következménye, és a következő csoportokra oszlik:
- anyagcsere-rendellenességek vagy endokrin betegségek (köszvény, diabetes mellitus, akromegalia, hyperparathyreosis) által okozott ízületi károsodás;
- veleszületett patológiákkal járó pusztulás (Paget-kór, a csípő veleszületett diszlokációja, scoliosis, hemophilia stb. );
- poszttraumás artrózis, amely a törések, repedések, nekrotikus folyamatok vagy műtéti műtétek hátterében, valamint a szakma sajátosságaiból ered.
Az osteoarthritis legkeresettebb osztályozása, a kóros folyamat lokalizációjától függően:
- gonartrózis: térdkárosodás, amelynek egyik fajtája a raklap-femoralis artrózis - a combcsont és a térdkalács közötti ízület megsemmisítése;
- a bokaízület artrózisa: nagy terhelés és gyakori sérülések hátterében jelentkezik;
- a lábízületek ízületi gyulladása: a leggyakrabban a lábujj kereszteződésénél található nagyujj; az elváltozás a köszvény vagy a hallux valgus hátterében alakul ki;
- a vállízület artrózisát a váll elváltozása jellemzi, és gyakran fiatal korban jelentkezik a megnövekedett fizikai aktivitás hátterében (rakodók, sportolók, építők);
- coxarthrosis: a csípőízület elváltozása; lehet egyoldalú és kétoldalú is, és az 50 év feletti emberek fogyatékosságának egyik leggyakoribb oka;
- csigolya arthrosis: a csigolyák közötti porckorongok megsemmisülése, amely leggyakrabban a nyaki és az ágyéki gerincet érinti;
- a kéz ízületeinek artrózisa: leggyakrabban az ujjak ízületeit érinti, a menopauzában lévő nők különösen fogékonyak a patológiára;
- a temporomandibularis ízület artrózisa: meglehetősen ritkán fordul elő, leggyakrabban a malocclusion vagy a helytelen protézis következtében kialakuló krónikus gyulladás hátterében;
- Könyök arthrosis: a betegség ritka formája, amely leggyakrabban e terület sérüléseivel társul.
A fejlődés okai
Az arthrosis kialakulásának fő tényezője az eltérés a tapasztalt terhelés és az ízület ezen terhelés ellenállóképessége között. Akut vagy krónikus, ez a folyamat elkerülhetetlenül szövetromboláshoz vezet.
Az okok listája, amelyek növelik a lokalizáció artrózisának kialakulásának kockázatát, a következőket tartalmazzák:
- átöröklés;
- endokrin patológia (diabetes mellitus);
- az ízületi készülék sérülései: zúzódások, elmozdulások, törések vagy repedések a csontokban az ízületi táska belsejében, az ínszalagok teljes vagy részleges repedése, behatoló sebek;
- a szakmához kapcsolódó rendszeres fokozott stressz az ízületeken;
- elhízottság;
- hypothermia;
- elhalasztják az ízületek gyulladásos betegségeit: akut ízületi gyulladás, tuberkulózis stb . ;
- vérbetegségek, amelyekben gyakran előfordulnak ízületi vérzések (hemofília);
- a hormonális szint hirtelen változásai (terhesség, menopauza);
- érelmeszesedés, visszér, tromboflebitis stb. következtében kialakuló helyi keringési rendellenességek;
- autoimmun betegségek (rheumatoid arthritis, szisztémás lupus erythematosus stb. );
- kötőszöveti diszplázia (veleszületett patológia, többek között túlzott ízületi mobilitás kíséretében);
- a mozgásszervi rendszer veleszületett patológiái (lapos lábak, dysplasia vagy a csípőízület veleszületett diszlokációja stb. );
- 45-50 év feletti életkor (a kockázatok növekedése a kollagénszintézis csökkenésével jár);
- csontritkulás (csontvesztés);
- a test krónikus mérgezése (beleértve a nehézfémek sóit, gyógyszereket, alkoholt);
- sebészeti beavatkozások az ízületeken.
Tünetek
Az arthrosis tünetei gyakorlatilag nem függenek annak okától és lokalizációjától, mivel az ízületek változásai ugyanazt a forgatókönyvet követik. A betegség fokozatosan fejlődik és kezd megnyilvánulni, már akkor, amikor a porc meglehetősen súlyosan károsodik.
A baj egyik első jele a problémás területen jelentkező ropogás mozgáskor. Leggyakrabban akkor fordul elő, amikor a térd vagy a váll érintett. Ugyanakkor az ember a mobilitás enyhe csökkenését érezheti hosszan tartó inaktivitás után, például reggel.
Arra a kérdésre, hogy milyen tünetek jelentek meg az arthrosisban, a legtöbb beteg először a fájdalmat nevezi meg. Eleinte jelentéktelen és gyenge, fokozatosan erősödik, nem engedi a normális mozgást. A patológia stádiumától és lokalizációjától függően egy személy úgy érezheti:
- kezdő fájdalmak: az ízület hosszantartó inaktivitása után jelentkező első mozdulatok során jelentkeznek, és a porc felszínén egy megsemmisült szövet vékony filmjének kialakulásával járnak; a munka megkezdése után a film elmozdul, és a kényelmetlenség eltűnik;
- fájdalom hosszan tartó fizikai megterhelés (álló, járás, futás stb. ) során: az ízület ütéselnyelő tulajdonságainak csökkenése miatt jelenik meg;
- időjárási fájdalmak: alacsony hőmérséklet, páratartalom, a légköri nyomás változásai váltják ki;
- éjszakai fájdalmak: vénás torlódással és a csontok belsejében megnövekedett vérnyomással társulnak;
- ízületi blokád: éles, súlyos fájdalom, amely az ízületi üregben elhelyezkedő porc vagy csont darabjának megsértésével jár.
Az arthrosis kialakulásával a tünetek észrevehetőbbé válnak, a beteg a következő jeleket veszi észre:
- a reggeli merevség növekedése;
- a fájdalom intenzívebbé válása és időtartamának növekedése;
- csökkent mobilitás;
- az ízület deformációja a csont növekedése miatt;
- a csontok és a környező szövetek deformációja: a folyamat jól látható a végtagokon és az ujjakon, amelyek észrevehetően görbülnek.
Amikor a gyulladás csatlakozik, az érintett terület megduzzad, pirosra vált és tapintással forróvá válik. Megnyomása a fájdalom éles növekedését okozza.

Elemzések és diagnosztika
Az artrózist egy ortopéd sebész diagnosztizálja. Részletes felmérést végez a betegről a panaszok és az anamnézis azonosítása érdekében. Az orvos részletesen megkérdezi az első jelek megjelenésének idejét és fejlődésük sebességét, az elszenvedett sérüléseket és betegségeket, az ilyen problémák jelenlétét a rokonokban.
Az általános vérvizsgálat lehetővé teszi az arthrosis gyakran kísérő gyulladásos folyamatának azonosítását.
A fő diagnosztikai módszer a radiográfia. A következő jelek jól láthatóak a képen:
- a közös tér szűkülete;
- az érintkező csontok kontúrjának megváltoztatása;
- törött csontszerkezet az érintett területen;
- csontnövekedések (osteophytes);
- a végtag vagy az ujj tengelyének görbülete;
- az ízület subluxációja.
A részletesebb diagnózis érdekében a következők rendelhetők hozzá:
- számítógépes tomográfia (CT);
- mágneses rezonancia képalkotás (MRI);
- Ízületi ultrahang;
- artroszkópia (az ízületi üreg belső vizsgálata egy kis szúráson keresztül behelyezett kamera segítségével);
- szcintigráfia (a csontok állapotának és a bennük zajló anyagcsere értékelése radiofarmakonok bevezetésével).
Ha a betegség másodlagos jellege gyanúja merül fel, megfelelő vizsgálatokat és szűk szakemberek konzultációit írják elő.
Az ízületek arthrosisának kezelése
Az ízületek arthrosisának kezelésére szolgáló módszer kiválasztása a betegség okától, stádiumától és tüneteitől függ. Az orvosok arzenáljában vannak:
- gyógyszerek;
- nem gyógyszeres kezelés;
- sebészeti technikák.
Ezenkívül a betegnek szigorú étrendet és életmód-beállítást kell követnie a további ízületi károsodások minimalizálása érdekében.
Gyógyszeres kezelés
Az arthrosisra szánt gyógyszerek felírásának két fő célja van:
- fájdalom és gyulladás eltávolítása;
- a porcszövet helyreállítása vagy legalább a további degeneráció megállítása.
A beteg állapotának enyhítésére különféle típusú gyógyszereket használnak:
- nem szteroid gyulladáscsökkentő gyógyszerek tabletta, injekció, kenőcs vagy kúp formájában; jól enyhítik a fájdalmat és a gyulladást;
- hormonok (kortikoszteroidok): súlyos fájdalomra javallt, és leggyakrabban közvetlenül az ízület üregébe adják be őket;
- egyéb fájdalomcsillapítók, például görcsoldók: az izmok ellazításával segítik a fájdalom csökkentését;
Fontos megjegyezni: minden típusú fájdalomcsillapítót csak a beteg állapotának enyhítésére használnak. Nem befolyásolják a porc állapotát, hosszan tartó használatuk esetén felgyorsítják annak pusztulását és súlyos mellékhatásokat okoznak.
Az ízületek helyreállításának fő gyógyszerei manapság a kondroprotektorok. Hozzájárulnak a porc tápanyagokkal való telítettségéhez, leállítják a pénzváltást és elindítják a sejtek növekedésének folyamatait. Az alapok csak a betegség kialakulásának korai és középső szakaszában gyakorolnak hatást, és rendszeres, hosszú távú felhasználásra kerülnek.
A kondroprotektorok hatásának fokozása érdekében olyan gyógyszerek segítenek, amelyek javítják a szövetek mikrocirkulációját, és antienzim szerek. Előbbiek jó oxigén- és tápanyagellátást biztosítanak az érintett területre, míg utóbbiak lelassítják a szövetek pusztulásának folyamatait.
A konkrét gyógyszerek kiválasztása, adagolása és beadási módja az orvos feladata.
Gyógyszermentes kezelés
A nem gyógyszeres kezelés a következő technikákat tartalmazza:
- fizikoterápia:
- lökéshullám-terápia: az ultrahangnak való kitettség révén elpusztítja a csont növekedését és serkenti a vérkeringést;
- automatizált elektromyostimuláció: elektromos impulzusoknak való kitettség az izom összehúzódásának serkentésére;
- ultrafonoforézis: ultrahangnak való kitettség gyógyszerek alkalmazásával kombinálva;
- ózonterápia: speciális gázkeverék bevezetése az ízületi kapszulába;
- fizikoterápia;
- mechanoterápia: mozgásterápia szimulátorok alkalmazásával;
- az ízületek nyújtása a stressz csökkentése érdekében;
- masszázs.
Sebészet
Leggyakrabban sebész segítségére van szükség a betegség súlyos szakaszában. A kóros folyamat lokalizációjától és a károsodás mértékétől függően a következők rendelhetők hozzá:
- szúrás: az ízület szúrása a folyadék egy részének eltávolításával, és ha szükséges, gyógyszerek beadásával;
- korrekciós osteotomia: a csont egy részének eltávolítása, majd egy másik szögben történő rögzítés az ízület terhelésének enyhítésére;
- endoprotetika: a sérült ízület pótlása protézissel; rendkívül előrehaladott esetekben használják.
Osteoarthritis gyermekeknél
Az osteoarthritis az idősek betegségének számít, de gyermekeknél is előfordulhat. A patológia leggyakoribb okai a következők:
- veleszületett kötőszöveti patológia;
- súlyos sérülések;
- átöröklés;
- anyagcserezavarok és az endokrin mirigyek munkája;
- ortopédiai rendellenességek (lapos lábak, gerincferdülés stb. );
- túlsúly.
A gyermekek arthrosisát ritkán kísérik súlyos tünetek: a fájdalom fájó jellegű, merevség és a funkció korlátozása gyakorlatilag hiányzik. Degeneratív változásokat észlelnek röntgen, MRI és ultrahang segítségével. A kezelés során ugyanazokat az eszközöket alkalmazzák, mint a felnőtteknél. Maximális figyelmet fordítanak a testgyakorlásra és a fizioterápiára, mivel fiatalon különösen hatékonyak. Kezelés nélkül a betegség előbb-utóbb előrehaladott stádiumba kerül, a mobilitás teljes elvesztésével.
Diéta
A diéta az egyik legfontosabb tényező az arthrosis kezelésében. Ha túlsúlyos, csökkentenie kell az ízületek stresszének csökkentése érdekében. Ebben az esetben kiegyensúlyozott étrendet írnak elő kalóriahiánnyal. A testtömeg-indextől függetlenül az orvosok azt javasolják, hogy teljesen hagyják el:
- gyors szénhidrátok (cukor, desszertek, liszt);
- alkoholos italok;
- fűszerek;
- hüvelyesek;
- erős tea és kávé;
- túlzottan zsíros és fűszeres ételek.
A konzervek és melléktermékek nincsenek kizárva, de jelentősen korlátozottak, valamint a só. Az osteoarthritis ideális táplálkozása a következőket tartalmazza:
- sovány húsok;
- hal és tenger gyümölcsei;
- tojás;
- tejtermékek;
- lenmag és olíva növényi olajok;
- zöldségek és gyümölcsök, nagy mennyiségű zöldség;
- gabonafélék mértékkel, durumbúza tészta;
- magas kollagéntartalmú termékek (zselés hús, aszpikus, zselé).
Profilaxis
Az arthrosis könnyebben megelőzhető, mint gyógyítható. Az ízületek egészségének megőrzése érdekében a következő években is ajánlott:
- aktív életmódot folytatni;
- rendszeresen végezzen gyakorlatokat és látogassa meg a medencét;
- egyél rendesen, fogyassz elég omega-3-t és kollagént;
- ne lépje túl a BMI normát;
- viseljen kényelmes cipőt.
Ha a betegséget korai stádiumban diagnosztizálják, ajánlott rendszeresen átmenni a fürdőkezelésen, valamint kizárni a szakmai kockázati tényezőket: hosszan tartó álló helyzet, súlyemelés, vibráció.
Következmények és szövődmények
Az osteoarthritis nagyon lassan halad. Ha az orvos előírásait teljesítik, annak lefutása jelentősen lelassul, ami lehetővé teszi az ízületek mobilitásának sokkal hosszabb fenntartását. Visszafordíthatatlan következmények alakulnak ki kezelés nélkül:
- az ízület súlyos deformitása;
- csökkent mobilitás a teljes elvesztéséig (ankylosis);
- a végtag rövidülése (a térd vagy a csípőízület károsodásával);
- a csontok deformációja, a végtagok és az ujjak görbülete.
Előrejelzés
Az arthrosis prognózisa a betegség formájától, annak fokától és a kezelés minőségétől függ. A patológia a fogyatékosság egyik leggyakoribb oka, előrehaladott esetekben pedig a mozgás képessége és az öngondoskodás. A térd- és csípőízületek súlyos elváltozásai esetén a beteg megkapja a fogyatékosság első vagy második csoportját (a sérülés színpadától és mértékétől függően).













































